SIU: SACD2021;1510:021
Autor de contacto: Santiago.martin90@icloud.com
Aceptado: 20 de Septiembre de 2020
Santiago José Martín, residente de cirugía general1; Andrés Felipe Escudero Sepulveda, residente de cirugía general1; Juan Aguilar Aguilar, residente de cirugía general1; José Acosta Maestre, residente de cirugía general1;Adrián Blanco Mollo, residente de cirugía general1; Daniel Oscar Caiña, Jefe de Servicio de cirugía general1
1Hospital de Trauma y Emergencias Dr. Federico Abete, Buenos Aires, Argentina
Introducción
La obesidad se ha convertido en una de las enfermedades crónicas de mayor crecimiento aparejado a mayores problemas de salud tanto en países desarrollados como en desarrollo. La cirugía bariátrica disminuye significativamente en general la mortalidad y ofrece una gran variedad de beneficios para las enfermedades asociadas a esta pandemia. En los últimos años el Bypass Gástrico de Una Anastomosis (OAGB) ha tomado fuerza y adhesión por parte de los cirujanos bariátricos con muy buenos resultados. Claramente este no es un procedimiento totalmente seguro demostrando dentro de sus complicaciones tempranas la presencia de fuga llegando a cifras de incidencia del 1 %.
Objetivo
Demostrar una técnica quirúrgica novedosa y valida en el manejo de los casos de fuga que no respondieron al tratamiento conservador dentro de nuestra cohorte de pacientes de cirugía bariátrica, atendidos en el centro de Obesidad y Enfermedades Metabólicas Dr. Alberto Cormillot de Malvinas Argentinas sometidos a OAGB.
Materiales y Métodos
Estudio retrospectivo mediante la revisión de las historias clínicas de los pacientes que fueron sometidos a OAGB que presentaron como complicación temprana fuga de la gastroentero anastomosis (GE) que no respondieron al tratamiento conservador, entre enero de 2018 y diciembre 2018.
Resultados
De 430 pacientes llevados a cirugía de OAGB todos con abordaje laparoscópico, se presentaron 8 (1.86%) casos de fuga de la GE tres de los cuales se tuvo que tomar conducta activa en 3 (0.69%) tras falla del tratamiento conservador. Todos los casos requirieron laparotomía para solucionar esta complicación temprana, desarrollando una buena evolución posterior no solo con la resolución del cuadro agudo sino también con el inicio rápido de su alimentación y posterior egreso hospitalario.
Conclusión
La técnica desarrollada basada en el desmontaje de la GE y la realización de dos nuevas anastomosis y la colocación de una gastrostomía al estómago remanente es una buena opción terapéutica para darle manejo de esta complicación logrando la resolución quirúrgica de la misma con buenos resultados posquirúrgicos y la rápida recuperación del paciente.
Introducción
La obesidad se ha convertido en una de las enfermedades crónicas de mayor crecimiento aparejado a mayores problemas de salud tanto en países desarrollados como en desarrollo. La cirugía bariátrica disminuye significativamente en general la mortalidad y ofrece una gran variedad de beneficios para las enfermedades asociadas a esta pandemia.1 El hecho que existen muchos tipos diferente de procedimientos quirúrgicos para la obesidad sugiere en parte, que ninguno de ellos es una elección “ideal”. Cada operación bariátrica tiene sus ventajas problemas y complicaciones concomitantes, aunque se sabe que la elección de pacientes, educación, cumplimiento y la vigilancia también influye en los resultados.
En este contexto, el bypass gástrico de Y de Roux es el procedimiento mas efectuado en los estados unidos con beneficios claramente demostrado tanto en el descenso de peso como en la resolución de comorbilidades. En contraposición muchos autores destacan la complejidad de este procedimiento.2 Por lo cual, nuevas técnicas han salido a la luz entre ellas el bypass gástrico con una anastomosis (OAGB), introducido por Rutledge en 1997.3 Desde entonces, este procedimiento bariátrico ha encontrado el favor de un gran número de cirujanos, convirtiéndose en la cuarta cirugía más realizada en Europa y en el Asia,4 con una tendencia creciente. Claramente este no es un procedimiento totalmente seguro demostrando dentro de sus complicaciones tempranas la presencia de fuga llegando a cifras de incidencia del 1 %.
El objetivo del presente trabajo es demostrar una técnica quirúrgica novedosa y valida en el manejo de los casos de fuga que no respondieron al tratamiento conservador dentro de nuestra cohorte de pacientes de cirugía bariátrica, atendidos en el centro de Obesidad y Enfermedades Metabólicas Dr. Alberto Cormillot de Malvinas Argentinas sometidos a OAGB.
Materiales y métodos
Se llevó a cabo un estudio retrospectivo mediante la revisión de las historias clínicas de los pacientes que fueron sometidos a OAGB en la Centro de Obesidad y Enfermedades Metabólicas Dr. Alberto Cormillot y que presentaron como complicación temprana fuga de la gastroenteroanastomosis (GE) que no respondieron al tratamiento conservador, entre marzo de 2017 y diciembre 2018.
Resultados
De 430 pacientes llevados a cirugía de OAGB todos con abordaje laparoscópico, se presentaron 8 (1.86%) casos de fuga de la GE tres de los cuales se tuvo que tomar conducta activa en 3 (0.69%) tras falla del tratamiento conservador. Dos eran del sexo masculino y la tercera era femenina pertenecientes a la cuarta década de la vida. El índice de masa corporal (IMC) promedio fue de 48 kg/m². El periodo de aparición de los síntomas fue entre el tercer y el séptimo día. En dos de los tres casos el síntoma más frecuente fue el dolor y el tercero fue el débito bilioso por el drenaje. Todos los casos requirieron cirugía para solucionar esta complicación temprana y desarrollando una buena evolución posterior no solo con la resolución del cuadro agudo sino también con el inicio rápido de su alimentación y posterior egreso hospitalario. Solo en uno de los casos se presentaron complicaciones tempranas a este procedimiento que fue la presencia de una colección intrabdominal con solución temprana y conservadora a partir de drenaje percutáneo.
CASO 1. Paciente masculino de 42 años de edad con antecedentes de hipertensión arterial, diabetes y apendicetomía, ingresa al centro con un IMC de 47.17 Kg/m2 donde se le realiza un bypass gástrico de una anastomosis, en la misma presenta la necesidad de endoscopia intraoperatoria para la calibración del pouch gástrico llevando a cabo el resto del procedimiento sin complicaciones. Al 3 día posoperatorio paciente con buena evolución se decide realizar estudio dinámico, seriada esófago-gástrica evidenciando buen pasaje gastroyeyunal comenzando al cuarto día con líquidos y posterior egreso hospitalario.
Al séptimo día posoperatorio paciente reingresa al centro por presentar dolor de inicio súbito en epigastrio con un laboratorio con leucocitosis y una placa la cual evidencia neumoperitoneo, por lo que se realiza una tomografía axial computada con presencia de fuga de contraste oral por lo que se decide Laparotomía Exploratoria más lavado y drenaje de cavidad más desmontaje de la GE más reconfección del bypass gástrico en Y roux más gastrostomía de alimentación del estómago remanente.
Al cuarto día de esta última intervención se comienza con alimentación enteral por gastrostomía con buena tolerancia y sin evidenciar aumento del débito del drenaje decidiendo al 7 día comenzar con la dieta por vía oral de manera progresiva evolucionando de buena manera sin complicaciones postoperatorias tempranas.
CASO 2. Paciente femenina de 49 años con antecedentes de dislipemia ingresa al centro con un IMC de 49 decidiendo tras la valoración transdiciplinaria la realización de OAGB sin particularidades, al 3 día postoperatorio presenta debito bilioso por el drenaje dirigido a la gastroentero anastomosis, procediendo a la realización de una TAC de abdomen y pelvis con contraste oral y endovenoso evidenciando fuga de contraste a nivel de la gastroentero con presencia de cavidad intermedia. Se decide realizar drenaje percutáneo a la misma dejando catéter de 14Fr en la misma. Al 6 día postoperatorio paciente intercurre con aumento del debito bilioso de por el drenaje a 300 CC. en 24 horas por lo que se procede a la realización de Laparotomía exploratoria más lavado y drenaje de cavidad para desmontaje de la GE y reconfeccion del bypass gástrico en Y de Roux más gastrostomía de alimentación. Paciente con buena evolución postoperatoria y resolución del cuadro. Se inicia alimentación enteral al 4 día gastrostomía y la vía oral al 10 día sin presentar complicaciones postoperatorias.
CASO 3. Masculino de 47 años de edad con antecedentes de hipertensión arterial, diabetes y hernioplastia umbilical con malla ingresa con un IMC de 46.4 kg/m2 decidiendo de manera conjunto con el equipo transdiciplinario la realización de un OAGB. Paciente con buena evolución postquirúrgica se decide egreso hospitalario tras realización de seriada esofagogastrica sin presencia de fuga ni estenosis y tolerancia a líquidos 24 horas después del procedimiento. Paciente al 4 día postoperatorio reingresa por presentar dolor de inicio súbito epigástrico, con drenaje a la GE de débito escaso serohemático, por lo que se realiza radiografía de tórax evidenciando neumoperitoneo decidiendo conducta quirúrgica de laparotomía exploratoria mas lavado y drenaje de cavidad mas desmontaje de la GE y reconfección del bypass a Y de Roux y colocación de gastrostomía de alimentación. Paciente evoluciona en buenas condiciones presentando al 14° día colección intrabdominal que se resuelve de manera percutánea sin complicaciones posteriores.
Discusión
En las últimas dos décadas se expresó un aumento dramático en los números de operaciones bariátricas realizadas en los Estados Unidos y en todo el mundo. Las razones para esto incluyen la creciente epidemia de obesidad, la efectividad reportada de la cirugía bariátrica, en la mejora de la esperanza de vida y las comorbilidades graves y el excelente perfil de seguridad de la cirugía bariátrica moderna.7
El OAGB en los últimos 15 años, varios artículos han reportado interesantes resultados en términos de pérdida de peso y resolución de comorbilidades.5 A pesar de estos informes positivos, algunas controversias aún limitan la aceptación generalizada de este procedimiento.11
La fuga de la GE es una de las complicaciones mas frecuentes dentro de lo que respecta a complicaciones tempranas del OAGB. Nuestra casuística presenta una incidencia del 1.86% de esta temida complicación, que si bien reporta cifras mas elevada que los estudios presentados por Carbajo y Rutledge con el 1%.1-12 se destaca que estos casos se presentaron dentro de los primeros seis meses del desarrollo de la técnica notando la curva de aprendizaje de la misma.
Se destaca que en su mayoría (62.5%) se trataron de manera conservadora y que en los otros casos debido a la inestabilidad clínica se decide el tratamiento activo del mismo. Con respecto a esto planteamos una forma de resolución con muy buenos resultados logrando la resolución del cuadro en el 100% de los casos, a pesar de nuestra corta casuística.
Los puntos importantes en la resolución (FIG 1) de esta temprana complicación son los siguientes
-
- DESMONTAJE DE LA ANASTOMOSIS
- GASTROENTERO ANASTOMOSIS LATERO -LATERAL
- ENTERO-ENTERO ANASTOMOIS LATERO-LATERAL
- GASTROSTOMIA CON EL ESTOMAGO REMANENTE
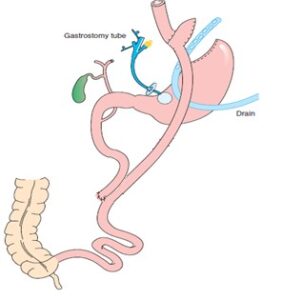
El primer punto a tratar es el desmontaje de la gastroentero anastomosis, esta se ve facilitada debido a la longitud del pouch que prioriza el creador de la técnica siendo este de 18-20cm. Evitando así, gastrectomía totales y anastomosis esófago-yeyunales posteriores, que se han presentado principalmente en el RYEG debido a la disminuida capacidad del pouch que establece la técnica. A esta la procedemos a realizar con suturas lineales, la primera a nivel del Pouch gástrico de una longitud de 60mm y la otra una con una de mayor longitud, 100mm que abarque ambas asas, tanto la biliopancreática como la alimentaria. Una vez finalizado este paso nos encontramos con tejidos vitales y bien perfundidos para poder llevar a cabo las posteriores anastomosis.
El próximo punto clave, es la confección de la GE esta se realiza de manera laterolateral con una boca anastomótica ancha de 2.5 cm con surgete de material reabsorbible en dos planos. Así se mantiene el aporte restrictivo del OAGB, aunque con una capacidad disminuida debido a la gastrectomía previa. A su vez esto también permite mantener uno de los principios que hacen que nuestra anastomosis quede libre de tensión al distribuir las cargas del peso y a su vez dar una mayor sensación de plenitud postprandial.14
El paso siguiente es realizar la entero-entero anastomosis esta se realiza a 10cm de nuestra anastomosis anterior también en dos planos con surgete de material reabsorbible con boca anastomótica de 2 cm. El objetivo de realizar esta unión por debajo de la unión gastrointestinal se debe a dos factores el primero alejar el flujo pancreático y biliar que sobreviene por el asa biliopancreática y de esta manera reducir un factor que exacerbarían la fuga y también prolongarían el estado de sepsis del paciente como señala Griffen et al.13 Por otra parte, nos permite iniciar alimentación enteral por la gastrostomía posterior que se va a realizar haciendo que esta escape a la GE de manera de preservarla y a su vez tratar uno de los puntos clave de los tratamiento de la fuga como es el estado nutricional.
A continuación, se procede a realizar una prueba neumática a través de una sonda orogástrica que se insinúa a nivel de pouch y se clampea el asa común distal a la entero entero anastomosis, que si bien no existen estudios donde las pruebas intraoperatorias sean realmente sensibles y especificas para prevenir fugas no detectadas creemos que dan seguridad al cirujano y en caso de ser positivas previenen una complicación posterior.
Por último, queda la confección de la gastrostomía en el estomago remanente, la cual se realiza primero con una gastrostomía, posteriormente se coloca una sonda Pezzer en su luz y se fija con doble jareta invaginarte y posterior fijación a la pared abdominal como propone la técnica de Stamm. Este punto no sólo nos permite como mencionamos anteriormente manejar la nutrición temprana del paciente, sino que también disminuye la presión intraluminal previniendo complicaciones que se pueden causar a nivel de la entero entero anastomosis.
El inicio de la alimentación por esta sonda se realiza a las 86 horas postoperatorias iniciando con dextrosa a 7 gotas minutos y tras doce horas sin evidencia de complicaciones se inicia la alimentación enteral.
Este procedimiento finaliza con la colocación de un drenaje dirigido al sitio de acción del acto quirúrgico principalmente a nivel de la cara posterior de las anastomosis que si bien su colocación protocolizada no es una acción inherente pudiendo traer aparejado varias complicaciones como el aumento del dolor postoperatorio, una reacción inflamatoria peritoneal y hasta llegar a ser causa de reintervenciones, su gran utilidad en el diagnóstico temprano y más aun en la ayuda del manejo conservador de esta complicaciones acredita su uso.
Conclusión
Dentro de las complicaciones tempranas del OAGB se encuentra la fuga de la unión gastrointestinal que a pesar de su disminuida incidencia es importante saber diagnosticarla y aun más darle tratamiento a la misma. Si bien el manejo conservador es el que preconiza y el que esta demostrado su mayor éxito la situación clínica del paciente llevan a tomar la decisión de reoperar al paciente.
Mostramos al respecto el desarrollo de una buena opción terapéutica para darle manejo a esta complicación logrando la resolución quirúrgica de la misma con buenos resultados posquirúrgicos y la rápida recuperación del paciente.
Es importante la ampliación de la muestra y la realización de estudios dirigidos a esta asociación de patologías, así como el seguimiento de esta cohorte prospectiva al año y a los dos años, para determinar si estos resultados se mantienen en el tiempo. Y observar el comportamiento de las variables descritas en el estudio en los controles. Tomando como línea de base o de referencia los resultados de este estudio.
Bibliografía
- Noria SF, Grantcharov T. Biological effects of bariatric surgery on obesity-relatedcomorbidities.CanJSurg2013;56:47–57.
- Jackson TD, Hutter MM. Morbidity and effectiveness of laparoscopic sleeve gastrectomy, adjustable gastric band, and gastric bypass or morbid obesity.AdvSurg2012;46:255–68
- Rutledge R. The mini gastric bypass: experience with the first 1274 cases. Obes Surg. 2001;11:276–80
- Angrisani L, Santonicola A, Iovino P, et al. Bariatric surgery world wide 2013. Obes Surg. 2015;25:1822–32.
- Efficacy of Bariatric Surgery in Type 2 Diabetes Mellitus Remission: the Role of Mini Gastric Bypass/One Anastomosis Gastric Bypass and Sleeve Gastrectomy at 1 Year of Follow-up. Mario Musella Francesco Greco Jan Apers Michal Cierny Isa Mareike Van Lessen Riccardo Bonfanti Karl Rheinwalt Marco Milone Anabela Guerra Radoslava Novotna Springer Science Business Media New York 2015
- Musella M, Milone M. Still Bcontroversies^ about the mini gastric bypass? Obes Surg. 2014;24:643–4
- MB, J. K. (2015). ASMBS position statement on prevention, detection and treatment of gastrointestinal leak after gastric bypass and sleeve gastrectomy inlcuding de role og imaging, surgical exploration and none operative management. ASMBS , 21.
- Rutledge R. The mini gastric bypass: experience with the first 1274 cases. Obes Surg. 2001;11:276–80
- Angrisani L, Santonicola A, Iovino P, et al. Bariatric surgery world wide 2013. Obes Surg. 2015;25:1822–32.
- Isa Mareike Van Lessen Riccardo Bonfanti Karl Rheinwalt Marco Milone Anabela Guerra Radoslava Novotna Springer Science Business Media New York 2015
- Musella M, Milone M. Still Bcontroversies^ about the mini gastric bypass? Obes Surg. 2014;24:643–4
- Carbajo, M. A., Luque-de-León, E., Jiménez, J. M., Ortiz-de-Solórzano, J., Pérez-Miranda, M., & Castro-Alija, M. J. (2016). Laparoscopic One-Anastomosis Gastric Bypass: Technique, Results, and Long-Term Follow-Up in 1200 Patients. Obesity Surgery, 27(5), 1153–1167.
- Griffen W, Young V, Stevenson C. A prospective comparison of gastric and jejuoileal bypass procedures for morbid obesity. Ann Surg 1977;186:500 –9.
- Fonseca M. Carbajo, M. A. (2019) Principios Físicos Aplicados al BAGUA.